COPD in de palliatieve fase
COPD is een ziekte waarvan je niet kunt genezen. Maar omdat patiënten soms vele jaren goed met COPD kunnen leven, zit je waarschijnlijk niet meteen in de palliatieve fase. Je hebt mogelijk wel steeds meer zorg nodig, maar wanneer is het palliatieve zorg?
COPD en de palliatieve fase
Je kunt lang met COPD leven. Het is moeilijk te zeggen wanneer de palliatieve fase precies begint. Daarom is er een lijst met standpunten voor de arts gemaakt. Op deze lijst staat bijvoorbeeld:
- Mijn patiënt heeft klachten die zorgen voor een slechte kwaliteit van leven, ook al wordt hij/zij behandeld.
- Mijn patiënt heeft een hele slechte longfunctie (FEV1/éénseconde waarde) van minder dan 30%.
- Mijn patiënt heeft altijd extra zuurstof nodig.
- Mijn patiënt wordt minstens één keer per jaar in het ziekenhuis opgenomen vanwege een longaanval.
Als jouw arts ‘ja’ zegt op twee of meer van de punten op de lijst, dan zit je mogelijk in de palliatieve fase.
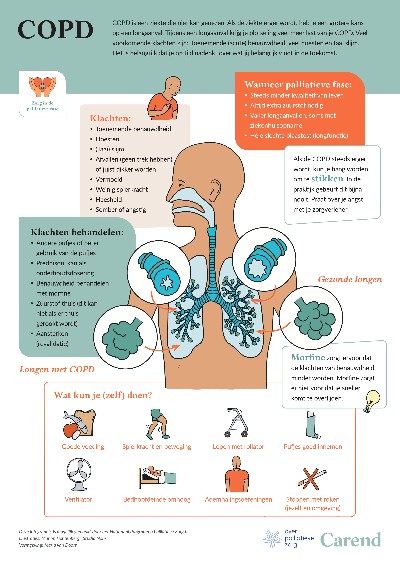
In beeld
Op deze poster zie je in woord en beeld wat COPD is, wat de klachten bij COPD zijn, en wat je zelf kunt doen bij COPD. Klik op de afbeelding om het groter te zien.
Webinar
PZNL, beheerder van Overpalliatievezorg gaf samen met Carend en Longfibrose patiëntenvereniging het webinar Leven tot het laatst met longziekten. Kijk hier het webinar terug. Vragen stellen is niet meer mogelijk.
Klachten en problemen in de palliatieve fase
Je hebt waarschijnlijk last van benauwdheid/kortademigheid. Maar je kunt ook andere klachten hebben, zoals:
- hoesten
- slijm ophoesten
- moe zijn
- weinig spierkracht hebben
- afvallen (geen trek hebben) of juist dikker worden
- hees zijn of je stem kwijtraken
- somber of depressief zijn
- angstig zijn, bijvoorbeeld om te stikken
- je afsluiten van anderen of juist heel erg hun aandacht eisen. Dit noem je sociale problemen
- als je ineens afvraagt wat de 'zin' van jouw leven is. Of als je je in de steek gelaten voelt. Dat zijn spirituele of levensbeschouwelijke problemen.
Veel mensen met gevorderde COPD zijn bang om te stikken. Dit gebeurt in de praktijk bijna nooit. Als jij hier bang voor bent, is het belangrijk dat je dit vertelt aan jouw arts of verpleegkundige.
Zorg voor jou
Vaak lopen deze klachten door elkaar. Als je heel erg somber bent, weet je waarschijnlijk ook niet meer wat de zin van jouw leven is. Het is belangrijk dat er aandacht is voor al deze punten.
Er zijn verschillende zorgverleners die je dan verder kunnen helpen. Denk bijvoorbeeld aan een psycholoog, geestelijk verzorger of een ergotherapeut (kijk hiervoor op de pagina Lichamelijke hulp). Heb je het idee dat je meer of andere hulp nodig hebt? Of heb je advies nodig? Bespreek dit dan met je (huis)arts, specialist ouderengeneeskunde of longarts.
Je kunt ook altijd je (huis)arts, specialist ouderengeneeskunde, longarts of longverpleegkundige vragen om een palliatieve zorg team in te schakelen. Zo'n team bestaat uit mensen die heel veel weten van palliatieve zorg.
COPD - naasten
Het kan best een hele tijd goed met je gaan, maar er kan een tijd komen dat je meer hulp nodig hebt, ook van je naasten en/of mantelzorgers., ook van je naasten en/of mantelzorgers. Wat kunnen zij doen om jou te helpen? Wat komt er allemaal bij kijken? Kunnen zij het nog wel aan of is het te zwaar? Wat hebben zij nodig en wat zijn hun wensen?
Het is goed om daar met je naasten, je (huis)arts, specialist ouderengeneeskunde, longarts en je longverpleegkundige over te praten.
Zie hieronder een video voor mantelzorgers voor iemand met COPD: hoe zorg je goed voor jezelf?
Individueel zorgplan
Het is belangrijk dat je op tijd nadenkt over jouw toekomst. Je denkt bijvoorbeeld: wat zou ik het liefste willen als ik verzorgd moet worden? Daar kan je nu al over nadenken, ook al kan je nu nog goed voor jezelf zorgen.
Het is erg belangrijk dat alle zorgverleners en je naasten precies weten wat er is afgesproken over jouw zorg, en wat jouw wensen zijn. Nu en in de toekomst. Een individueel zorgplan kan daarbij helpen. Een individueel zorgplan is een tekst waarin allerlei afspraken over jouw zorg staan. Dit plan wordt minimaal één keer per jaar bekeken (meestal vaker). Als het nodig is, wordt jouw zorgplan in overleg met jou en je naasten aangepast.
Jouw zorgverleners
Als je COPD hebt, heb je met meerdere zorgverleners te maken zoals:
- huisarts
- longarts
- klinisch geriater
- specialist ouderengeneeskunde
- apotheker
- thuiszorg
- wijkverpleegkundige
- longverpleegkundige
- fysiotherapeut
- ergotherapeut
- logopedist
- geestelijk verzorger
Om jou de beste zorg te geven, praten jouw zorgverleners goed met elkaar, met jou en met je naasten. Het helpt als er één centrale zorgverlener is, jouw vaste aanspreekpunt. De centrale zorgverlener stelt samen met jou het individueel zorgplan op. Als de centrale zorgverlener zelf geen zorg verleent, dan verwijst zij je door (bijvoorbeeld naar een psycholoog of geestelijk verzorger).
Je hebt vaak contact met je arts en je longverpleegkundige. Zij leggen je uit wat je te wachten staat en wat je zelf kunt doen om de kwaliteit van je leven zo goed mogelijk te houden. De longverpleegkundige kan je op informatie en activiteiten wijzen voor mensen met COPD, zoals bijvoorbeeld Longpunten van het Longfonds of het Longforum.
Wat kan ik of mijn naaste doen?
COPD is niet te genezen. Maar je kunt veel doen om te zorgen dat je longen minder snel achteruitgaan. Of om te zorgen dat je minder last hebt van benauwdheid. Denk bijvoorbeeld aan:
- stoppen met roken (lees meer informatie over stoppen met roken)
- beter leren ademen; een logopedist en/of fysiotherapeut kan je hierbij helpen
- bewegen (lees meer informatie over bewegen en COPD)
- zorgen dat er geen mensen in jouw buurt roken
- uit de buurt blijven van stof, sterke geuren en andere dingen waar je benauwd van wordt of van moet hoesten
- een ventilator naast je bed/ stoel zetten of handventilator meenemen
- het hoofdeinde van je bed omhoog zetten
- een rollator gebruiken, zodat je minder energie nodig hebt om te lopen
Als je zuurstofgehalte te laag is, kan extra zuurstof helpen. Bespreek de voor- en nadelen hiervan met je arts. Gebruik je extra zuurstof? Neem het mee op een rollator of in een boodschappentas op wieltjes.
Als andere dingen niet helpen, kan de arts je voorstellen om opioïden te gebruiken, zoals morfine. Opioïden zijn medicijnen die de pijn lang en goed kunnen bestrijden.
Wat zijn mijn wensen?
Als je arts je een behandeling voorstelt, hoef je daar geen ‘ja’ op te zeggen. Het is erg belangrijk om goed na te denken over wat jij zelf wil. Vraag gerust naar de voordelen en de nadelen van de behandelingen. Wat weegt voor jou het zwaarst? Wat wil je wel en wat wil je niet? Bespreek je wensen met je naasten en met je arts en ander zorgverleners. Vertel hun duidelijk wat je wil. Dan kunnen zij jou de zorg bieden die bij jou past.
Vertel je naasten en zorgverleners waar je je zorgen over maakt. Misschien ben je bang voor de toekomst of om te stikken. Zorgverleners kunnen meer informatie geven en jou ondersteunen. Zo blijf je niet zitten met vragen of gevoelens van angst, somberheid of eenzaamheid. Je zorgverlener kan je ook doorsturen naar een psycholoog. Wees in ieder geval eerlijk, je arts of verpleegkundige wil je graag helpen.
Video
In gesprek over wensen en zorgen bij ernstig COPD
Deze tekst is gemaakt door de redactie van Overpalliatievezorg met medewerking van:
- dr. Daisy Janssen, specialist ouderengeneeskunde en kaderarts palliatieve zorg
- Walter van Litsenburg, verpleegkundig specialist astma en copd
- dr. Els Verschuur, projectleider Long Alliantie Nederland
Samen met patiënten en naasten dragen deze deskundigen bij aan betrouwbare informatie op overpalliatievezorg.nl.
Meer informatie over deze website