Hartfalen en palliatieve zorg
Hartfalen is niet te genezen. Bij hartfalen pompt het hart niet genoeg bloed door het lichaam. Daardoor krijgen organen en spieren niet genoeg zuurstof. Dat geeft klachten en heeft invloed op je dagelijks leven.
Palliatieve zorg bij hartfalen is zorg die helpt om zo fijn mogelijk te leven, ook al word je niet meer beter. Vaak krijg je palliatieve zorg als je klachten erger worden en medicijnen en andere behandelingen niet meer goed helpen. Lees hier alles over palliatieve zorg.
Lees meer informatie en de verschillende vormen van hartfalen op de website van Hartstichting.
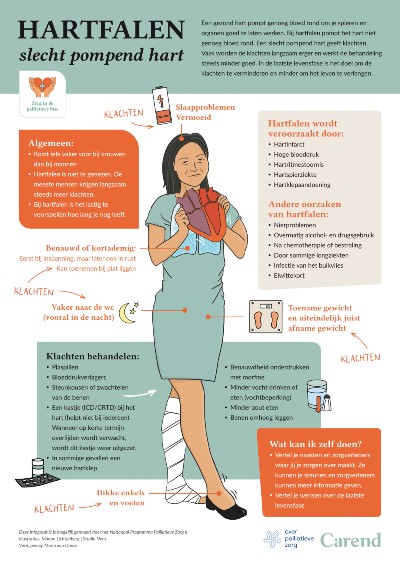
Hartfalen en palliatieve zorg in beeld
In deze poster zie je in woord en beeld wat hartfalen is, waar je last van kunt hebben en wanneer je palliatieve zorg krijgt. Klik op de afbeelding om het groter te zien.
In het kort
- Palliatieve zorg bij hartfalen kan helpen om zo fijn mogelijk te leven, ook al word je niet meer beter
- Zorgverleners kijken samen met jou welke zorg en ondersteuning het beste bij jou past
- De centrale zorgverlener is degene die de zorg voor jou organiseert. Zorg dat je weet wie het is en hoe je hem/haar kunt bereiken.
- In jouw individueel zorgplan staan afspraken over jouw zorg, maar ook hoe je naar het leven kijkt en wat voor jou belangrijk is. Je kunt dit plan altijd aanpassen als dat nodig is.
- Het is belangrijk om na te denken wat jij belangrijk vindt als het slechter met je gaat. Bespreek dit met jouw arts en de mensen om jou heen.
Webinar
PZNL, beheerder van Overpalliatievezorg gaf samen met Carend, Patiëntenfederatie en Harteraad, het webinar Nadenken over de toekomst bij hartfalen. Kijk hier het webinar terug. Vragen stellen is niet meer mogelijk.
Wat merk je?
Bij hartfalen kun je klachten krijgen zoals:
- vermoeidheid
- benauwdheid
- vocht vasthouden
- pijn
- somber zijn en angst hebben
In het begin merk je vaak nog weinig van hartfalen. Maar op een gegeven moment worden de klachten erger. Eerst alleen als je je inspant, en later ook in rust.
Wanneer palliatieve zorg?
De meeste mensen met hartfalen krijgen langzaam steeds meer klachten. De klachten kunnen ook een lange tijd hetzelfde blijven. Soms kunnen de klachten een tijd veel erger worden en dan weer minder.
Het is moeilijk te zeggen wanneer de palliatieve fase bij hartfalen precies begint. Daarom gebruiken artsen een lijst met standpunten. Op deze lijst staat bijvoorbeeld:
- Mijn patiënt heeft klachten die zorgen voor een slechte kwaliteit van leven, ook al wordt hij/zij behandeld.
- Mijn patiënt heeft medicijnen die afgebouwd moeten worden omdat er te veel bijwerkingen zijn.
- Mijn patiënt gebruikt sterkwerkende plasmiddelen (lisdiuretica) via een infuus of heeft een dubbele dosis nodig.
- Mijn patiënt wordt twee keer per jaar of meer in het ziekenhuis opgenomen vanwege hartfalen.
- Mijn patiënt is afhankelijk van anderen voor dagelijkse dingen zoals wassen, aankleden en eten.
- Mijn patiënt heeft naast hartfalen nog andere levensverkortende ziektes (is kwetsbaar).
Als jouw arts ‘ja’ zegt op twee of meer van de punten op de lijst, is palliatieve zorg helpend voor jou.
Levensverwachting hartfalen
Bij hartfalen is het moeilijk te voorspellen hoeveel klachten je krijgt, of hoe lang je nog leeft. Dit kan je onzeker maken. Je hoeft je gevoel niet weg te stoppen. Het is belangrijk dat je erover praat met je naasten, behandelend arts (huisarts of cardioloog) of (hartfalen)verpleegkundige.Van wie krijg je palliatieve zorg bij hartfalen?
Er zijn verschillende behandelaars betrokken bij palliatieve zorg:
- Cardioloog
- Verpleegkundig specialist, hartfalenverpleegkundige of physician assistant
- Huisarts
- Specialist ouderengeneeskunde of geriater
- Psycholoog, maatschappelijk werker of geestelijk verzorger
- Verzorgende van de thuiszorg
- Apotheker
- Fysiotherapeut
Om jou de beste zorg te kunnen geven, is het belangrijk dat je nadenkt en praat over jouw wensen voor zorg en behandeling. Bespreek jouw ideeën en wensen met jouw naasten en zorgverleners. Zij kunnen jou dan de zorg geven die bij je past. Soms wordt een palliatief team gevraagd. Dit team geeft adviezen aan jou, je familie en de andere zorgverleners om de kwaliteit van jouw leven te verbeteren.
Centrale zorgverlener
De centrale zorgverlener is degene die de zorg organiseert. Deze persoon is jouw eerste contactpersoon bij vragen en problemen. Dat kan bijvoorbeeld de huisarts, cardioloog, specialist ouderengeneeskunde of geriater of hartfalenverpleegkundige zijn. Het is belangrijk dat duidelijk in je dossier is vastgelegd wie de centrale zorgverlener is.
Meestal is de verpleegkundig specialist/hartfalenverpleegkundige in het ziekenhuis de centrale zorgverlener. Voor sommige mensen is dit de cardioloog of de huisarts. Dit betekent dat in sommige gevallen de hoofdbehandelaar ook de centrale zorgverlener is.
Wat doet de centrale zorgverlener?
- De centrale zorgverlener zorgt ervoor dat veranderingen in jouw zorgplan bijgehouden worden zodat iedereen op de hoogte is.
- Je kunt met de centrale zorgverlener een plan voor noodgevallen opstellen. Bijvoorbeeld bij ernstige benauwdheid.
- Je kunt jouw centrale zorgverlener vragen het zorgplan aan te passen (bijvoorbeeld omdat jouw wensen voor de zorg veranderen) en deelt dit met de andere zorgprofessionals.
en).
Zorg dat je weet wie jouw centrale zorgverlener is en hoe je die kunt bereiken. Geef de contactgegevens van jouw centrale zorgverlener ook door aan je naasten. Als je het niet weet, vraag het gerust aan je arts of verpleegkundige.
Individueel zorgplan
Jouw centrale zorgverlener stelt samen met jou het individueel zorgplan op. Een individueel zorgplan is een tekst waarin afspraken over jouw zorg staan, maar ook hoe je naar het leven kijkt en wat voor jou belangrijk is. Je zorgplan staat niet vast. Als jouw wensen of jouw zorg verandert, wordt het zorgplan ook aangepast. Kijk voor meer informatie over het individueel zorgplan op de pagina individueel zorgplan.
Wat zijn mijn wensen?
Het is belangrijk om na te denken over de laatste levensfase. Bespreek het ook met je naasten en arts. Het kan rust geven om te vragen wat er gedaan kan worden als je veel last hebt van pijn of benauwdheid. Dit soort gesprekken kun je vaker voeren omdat jouw wensen voor de zorg kunnen veranderen.
Wat jij belangrijk vindt, heeft niet alleen met medische zaken te maken. Om een begin te maken, kun je nadenken over de volgende vragen:
- Hoe verwacht jouw arts dat jouw ziekte zal verlopen? Wil je opgenomen worden in het ziekenhuis als je plotseling veel zieker wordt?
- Waar ben je bang voor? Wat wil je beslist niet meemaken? Denk bijvoorbeeld aan opname op de intensive care, wat zijn de voor- en nadelen voor jou? Wil je daar behandeld worden?
- Wil je bij een hartstilstand wel of niet gereanimeerd worden?
- Als je een ICD hebt; wanneer moet de arts deze uitzetten?
- Waar wil je sterven? Bijvoorbeeld thuis of in een hospice?
Als jij, je naasten en je zorgverleners weten wat je wensen zijn, geeft dat rust en heb je minder angst. En het is ook prettiger voor je naasten en je zorgverleners: zij kunnen je dan de zorg geven die bij je past. Lees hier meer over hoe je deze gesprekken kunt voeren: praten met over je laatste levensfase.
Vind je het moeilijk om hierover na te denken of om over te praten? Dan kan een psycholoog of geestelijk verzorger helpen.
Wees in ieder geval eerlijk, je arts of verpleegkundige wil je graag helpen.
Hartfalen in de laatste levensfase; en nu?
Als je in de laatste levensfase zit, heb je waarschijnlijk klachten zoals benauwdheid, vermoeidheid en vocht vasthouden. Je krijgt nog medicijnen en behandeling om de klachten te verminderen.
In de laatste weken voor het overlijden is het belangrijk om regelmatig te controleren of je nog steeds meer voordelen van je medicijnen hebt dan nadelen. Het minderen of stoppen van medicijnen kan verstandig zijn.
Wat kan ik of mijn naaste doen?
Vertel je naasten en zorgverleners waar je je zorgen over maakt. Misschien ben je bang voor de manier waarop je zult sterven of hoe je jouw naasten achterlaat. Zorgverleners kunnen meer informatie geven en je steunen. Zo blijf je niet zitten met vragen of gevoelens van onzekerheid, angst, somberheid, verdriet of boosheid. Jouw zorgverlener kan je ook doorsturen naar een expert.
Praktische tips
- Je kunt een (hand)ventilator gebruiken als je vaak benauwd bent.
- Maak kosteloos een afspraak met een geestelijk verzorger. Dit kan via de website geestelijkeverzorging.nl of bellen naar 085 - 00 43 063.
- Bewegen is belangrijk. Spierversterkende oefeningen zijn goed om te doen. Een fysiotherapeut gespecialiseerd in hartfalen kan je hierbij helpen.
- Massage kan helpen om te ontspannen en je afleiden van je klachten. Naasten kunnen zo'n massage geven.
- Het achter de hand hebben van noodgeneesmiddelen kan bij ernstig hartfalen handig zijn.
Meer informatie
We hebben de informatie gemaakt met de richtlijn voor zorgverleners over Richtlijn palliatieve zorg bij hartfalen.
Deze tekst is gemaakt door de redactie van Overpalliatievezorg met medewerking van:
- dr. Carolien Lucas, cardioloog
- Madelon van Os - Langedijk, klinisch Geriater
- Lizzy Ruijs, beleidsadviseur Hartstichting
Samen met patiënten en naasten dragen deze deskundigen bij aan betrouwbare informatie op overpalliatievezorg.nl.
Meer informatie over deze website